1. Introduction
1. Le droit à la protection de
la santé est énoncé dans l’article 11 de la Charte sociale européenne
révisée, qu’il convient de rappeler ici: «En vue d’assurer l’exercice
effectif du droit à la protection de la santé, les parties s’engagent
à prendre, soit directement, soit en coopération avec les organisations
publiques et privées, des mesures appropriées tendant notamment:
à éliminer, dans la mesure du possible, les causes d’une santé déficiente;
à prévoir des services de consultation et d’éducation pour ce qui
concerne l’amélioration de la santé et le développement du sens
de la responsabilité individuelle en matière de santé; à prévenir,
dans la mesure du possible, les maladies épidémiques, endémiques
et autres, ainsi que les accidents»

.
2. A la suite de la
Recommandation 1626 (2003) de l’Assemblée parlementaire du Conseil de l’Europe intitulée
«La réforme des systèmes de santé en Europe: concilier équité, qualité
et efficacité», le Comité des Ministres a déclaré en 2004 que «le
Conseil de l’Europe continuera de jouer un rôle important pour aider
les Etats membres à intégrer la dimension éthique, sociale et des
droits de l’homme dans leurs politiques de santé et dans les réformes
de leurs systèmes de santé. L’accès des groupes vulnérables et l’établissement
d’un nouvel équilibre entre les soins curatifs, les soins préventifs
et la promotion de la santé continueront de bénéficier de toute
l’attention»

.
3. Dans la Déclaration d’Oslo sur la santé, la dignité et les
droits de l’homme, les ministres européens de la Santé réunis à
Oslo les 12 et 13 juin 2003 ont préconisé «un équilibre approprié
entre soins prophylactiques et soins curatifs, en insistant nettement
sur le développement d’un mode de vie sain, afin d’accroître le
sens des responsabilités de chacun vis-à-vis de sa propre santé
et d’assurer la participation des citoyens au processus de décision
concernant les soins de santé»

.
4. Dans la majorité des pays membres du Conseil de l’Europe,
les contraintes budgétaires pèsent fortement sur le financement
public des systèmes de santé tels qu’ils sont organisés actuellement.
Les divers contextes budgétaires engendrent donc des politiques
de santé qui sont davantage axées sur le traitement des maladies
et les systèmes de soins que les politiques de prévention.
5. La population européenne subit actuellement des changements
démographiques, dont le vieillissement de la population, qui auront
des conséquences importantes sur les individus, les collectivités
et les Etats, modifieront les schémas pathologiques, en particulier
en ce qui concerne les maladies chroniques et non transmissibles,
et pèseront sur la viabilité des systèmes de santé. D’après les
prévisions, les maladies chroniques devraient devenir la cause principale
du handicap dans le monde d’ici à 2020. Si elles ne font pas l’objet
de politiques de prévention et de gestion efficaces, elles deviendront
le problème le plus coûteux pour nos systèmes de santé.
6. Vu la pression croissante sur les finances publiques résultant
de l’évolution démographique, il devient prioritaire de définir
une approche nouvelle permettant à chaque individu d’atteindre le
plus haut niveau de santé possible, et ce de manière équitable tout
en préservant les équilibres budgétaires.
7. Pour rendre efficaces les politiques de santé en Europe, il
est nécessaire d’y intégrer une dimension préventive globale afin
de pouvoir comprendre et considérer la santé comme un état de bien-être
physique, mental et social total, et non simplement comme l’absence
de maladie ou d’infirmité.
8. Selon la rapporteuse, investir dans la prévention présente
des avantages économiques et financiers évidents. Les investissements
dans la prévention des maladies et la promotion de la santé permettent
non seulement de préserver et d’améliorer la santé et la qualité
de vie de l’individu, mais également de renforcer la productivité
de la société et de maintenir la capacité à travailler de la population.
Cela permet de prévenir les décès précoces et les retraites anticipées
dues à la maladie, de réduire les pertes de production des entreprises,
de maintenir l’autonomie des personnes âgées et d’éviter ou de retarder
l’apparition des besoins de prise en charge.
9. La prévention des maladies et la promotion de la santé renforcent
également les compétences de la population en matière de santé et
conduisent à une demande et à une utilisation plus différenciées
des prestations de santé, ce qui peut, à long terme, contribuer
à freiner l’augmentation du coût des systèmes de santé.
10. Cela étant, il subsiste des inégalités dans l’accès à l’éducation
et à l’information sur la santé ainsi qu’aux soins, la partie de
la population bien informée jouissant d’un accès facile aux ressources
mises à disposition et les groupes défavorisés ayant davantage de
difficultés. Le véritable enjeu consiste donc à garantir l’accès aux
ressources disponibles pour ceux qui en ont le plus besoin.
11. Un pourcentage toujours croissant des coûts de santé dans
l’ensemble des pays européens est attribuable aux maladies chroniques
et évitables – que la médecine conventionnelle a beaucoup de mal
à traiter. Notre système récompense et favorise une approche thérapeutique
qui vise principalement à réparer ce qui ne va pas. Nous sommes
dans une «culture de la maladie» et devons maintenant passer à une
«culture de la santé», en veillant à ce que celle-ci reste accessible
à l’ensemble de la population.
12. Le présent rapport fait la synthèse des approches préventives
existant dans le domaine des soins de santé et de la promotion de
la santé. Ces politiques nécessitent une vision à long terme, ce
qui n’est pas encore tout à fait le cas dans les Etats membres du
Conseil de l’Europe, en dépit des recommandations formulées en ce
sens par plusieurs organisations internationales. Seront également
étudiés le coût de l’inaction, les avantages de la prévention et
les freins à la mise en œuvre d’une véritable politique de santé
globale axée sur la prévention. Seront enfin examinées plusieurs
recommandations d’action qu’il conviendra de prendre en compte lors
de l’élaboration des stratégies de promotion de la santé: celles-ci
sont tirées des recommandations de l’Organisation mondiale de la
santé (OMS), des conclusions du Comité européen des Droits sociaux
du Conseil de l’Europe ainsi que de rapports de recherche récents
sur la santé publique.
2. Qui fait quoi au niveau
international
13. La prévention des maladies
et la promotion de la santé ont gagné en importance dans les politiques
de santé internationales. Les politiques et structures nationales
de santé restent toutefois basées sur des normes et valeurs profondément
ancrées, qui varient d’une société à l’autre. Vu les différences
considérables entre les pays, les concepts précités ne peuvent être
considérés comme étant communs à tous: les termes «prévention»,
«promotion de la santé» et «santé publique», par exemple, sont utilisés
différemment, ce qui empêche toute comparaison directe.
14. Cela dit, de nettes tendances se dégagent des principaux documents
d’orientation et des recommandations des organisations européennes
et internationales – en particulier l’OMS, l’Organisation de coopération
et de développement économiques (OCDE), la Commission européenne
et le Conseil de l’Europe.
15. Les politiques visent de plus en plus à aller au-delà d’une
simple modification des comportements et se préoccupent des inégalités
en matière de santé et des déterminants de la santé, c’est-à-dire
des causes profondes de la santé et de la maladie. Cela signifie
qu’une politique de santé moderne doit également porter sur d’autres
domaines politiques et sociaux.
16. Bien qu’une comparaison entre les systèmes de santé soit possible,
il n’existe à ce jour aucun projet global de recensement et d’analyse
systématiques des très nombreux projets de lois, de politiques et
de programmes dans le domaine de la prévention et de la promotion
de la santé

. Les paragraphes suivantes donnent
un bref aperçu des activités des principales organisations internationales
qui s’occupent des politiques de prévention en matière de santé
et des actions de promotion de la santé.
2.1. Organisation mondiale de
la santé (OMS)
17. Cela fait de nombreuses années
que l’OMS souligne la nécessité d’investissements dans le domaine de
la santé; elle a publié des documents qui comptent parmi les plus
influents dans le domaine de la prévention et de la promotion de
la santé, tels que la Charte d’Ottawa pour la promotion de la santé,
la Convention-cadre pour la lutte antitabac, la Stratégie mondiale
pour l’alimentation, l’exercice physique et la santé, et le Programme
d’action 2008-2013 pour une stratégie globale de prévention et de
contrôle des maladies non transmissibles. En ce qui concerne les
maladies infectieuses, l’OMS a créé un système mondial de surveillance
par la mise en place d’un «réseau des réseaux», qui regroupe les
réseaux de laboratoires et de centres médicaux existant aux niveaux
local, régional, national et international.
2.2. Organisation de coopération
et de développement économiques (OCDE)
18. Le thème central du travail
de l’OCDE sur les politiques de santé est la mesure et l’amélioration
des performances des systèmes de santé dans les pays membres. Bon
nombre de pays disposent d’un cadre national de mesure des performances
de leur système de santé et ont mis en œuvre des réformes. L’OCDE, dans
son «Panorama de la santé 2007», montre une progression de la qualité
des soins de santé dans les pays de l’OCDE, mesurée par la prestation
de soins appropriés ou par l’amélioration effective de l’état de santé.
Cependant, la prévention et la gestion des maladies chroniques représentent
un défi de plus en plus grand pour les politiques de santé.
2.3. Union européenne
19. La stratégie de l’Union européenne
en matière de santé est axée sur la santé en tant que condition préalable
au progrès économique, les inégalités de santé au sein des 27 Etats
membres de l’Union et entre eux, la promotion de la santé dans tous
les secteurs d’action ainsi que la mobilisation de tous les acteurs concernés.
Le programme d’action communautaire dans le domaine de la santé
publique pour 2008-2013 entend promouvoir la santé dans une Europe
vieillissante, protéger le public des menaces pour la santé et favoriser
les systèmes de santé dynamiques et les nouvelles technologies.
Des actions dans le domaine de la santé et de la protection des
consommateurs sont également menées, et un pacte européen pour la
santé mentale et le bien-être contribue à informer le public sur
les troubles mentaux.
2.4. Conseil de l’Europe
20. Les représentants nationaux
des 47 Etats membres travaillent de concert avec des experts pour
définir des garanties minimales permettant de protéger les droits
humains, le droit à la protection de la santé et les droits des
patients au niveau européen. La protection et la promotion de la
santé sont les deux lignes d’action suivies pour l’élaboration d’une
politique de santé européenne conforme à l’éthique. Il s’agit de
rapprocher les domaines des droits humains, de la cohésion sociale
et de la santé, d’harmoniser les différentes politiques de santé
des Etats membres en termes de sécurité et de qualité, de développer
la médecine préventive et l’éducation à la santé, et de promouvoir
les droits des patients, l’accès aux soins, la participation du
citoyen et la protection des groupes vulnérables. Les activités
de coopération menées avec l’OMS et la Commission européenne, telles
que le Réseau d’écoles pour la santé en Europe et le Réseau-santé
de l’Europe du Sud-Est,visent
à établir un lien entre les principes et normes et des situations
concrètes.
21. Les politiques de prévention en matière de santé et de promotion
de la santé tireront certainement profit d’un partage d’informations
entre les pays et d’une coopération globale. Cela étant, si un certain chevauchement
d’activités entre des organisations différentes est inévitable et
si des perspectives différentes sont souhaitables, il conviendrait
de prévoir une interaction plus stratégique, reposant sur les domaines
de spécialisation de chaque organisation. L’existence de nombreux
mandats voisins peut être source de confusion et s’avérer inutile,
notamment lorsque les ressources disponibles pour la réalisation
de ceux-ci sont limitées et ne suivent pas.
22. Les efforts déployés par les organisations internationales
et supranationales ainsi que les actions de sensibilisation menées
de concert par les ONG ont abouti à une plus grande reconnaissance
de l’importance des politiques de promotion de la santé. Si les
politiques présentées officiellement montrent une tendance à la convergence,
il semble toutefois y avoir de grandes disparités dans la volonté
de les mettre en œuvre

.
23. Il importe de souligner que le domaine de la santé relève
essentiellement de la compétence de l’Etat et que l’accès aux soins
reste une préoccupation majeure, qui passe bien avant le développement
d’une culture de la prévention. Si les systèmes de santé européens
sont appréciés pour leur capacité à offrir des traitements à un
coût raisonnable, les politiques de prévention, qui nécessitent
un sens de l’anticipation et la mise en œuvre de stratégies à plus
long terme, ne constituent visiblement pas une priorité des pouvoirs
publics.
3. Le coût de l’inaction et
les avantages de la prévention
24. Les contraintes budgétaires
ayant un impact toujours plus grand sur l’organisation de nos systèmes
de santé, il pourrait être utile d’encourager les politiques de
prévention en vue de faire des économies. Il suffit d’examiner les
données épidémiologiques pour s’en convaincre.
25. Le vieillissement de la population pose des difficultés supplémentaires.
D’ici à 2050, plus d’un quart de la population de la région européenne
de l’OMS aura plus de 65 ans. Au moins 35 % des hommes de plus de 60 ans
sont atteints de plusieurs affections chroniques; la comorbidité
augmente progressivement avec l’âge et est plus importante chez
les femmes. La prise en charge des patients atteints de maladies
chroniques exige des services de santé efficaces qui mènent une
action de promotion de la santé et sont en mesure de gérer des maladies
complexes, de longue durée et nécessitant une démarche axée sur
le patient

.
26. Les indicateurs sanitaires montrent une progression des maladies
chroniques et des modes de vie défavorables à la santé, qui sont
le symbole de la société de consommation globale. Aujourd’hui, les
maladies non transmissibles causent 86 % des décès et 77 % de la
charge de morbidité. Ce groupe d’affections comprend les maladies
cardio-vasculaires, le cancer, les problèmes de santé mentale, le
diabète sucré, les maladies respiratoires chroniques et les troubles
musculo-squelettiques. Les maladies cardio-vasculaires sont la principale
cause de décès, puisqu’elles sont à l’origine de plus de la moitié
des décès dans l’ensemble de la région, les maladies cardiaques
ou les accidents vasculaires cérébraux constituant la première cause
de décès dans tous les pays.
27. Selon l’OMS, sept facteurs de risque expliquent près de 60 %
de la charge de morbidité en Europe: l’hypertension (12,8 %), le
tabagisme (12,3 %), l’abus d’alcool (10,1 %), l’hypercholestérolémie
(8,7 %), le surpoids (7,8 %), la faible consommation de fruits et
de légumes (4,4 %) et le manque d’activité physique (3,5 %).
28. Ces facteurs de risque communs ont des déterminants économiques,
sociaux, liés au sexe, politiques, comportementaux et environnementaux

. Par exemple, des différences entre groupes
socio-économiques s’agissant de la mortalité par maladies cardio-vasculaires
et des facteurs de risque de maladie cardio-vasculaire ont été signalées
dans de nombreux pays. L’élimination de l’écart entre groupes socio-économiques inférieurs
et supérieurs offre un potentiel considérable de réduction de la
mortalité due aux maladies cardio-vasculaires et aux autres affections
non transmissibles.
29. A titre d’exemple, outre les problèmes de santé liés à la
consommation de tabac, on recense chaque année environ 650 000 décès
dus au tabagisme dans l’Union européenne. Près de la moitié des
victimes ont entre 35 et 69 ans, ce qui est un âge bien inférieur
à l’espérance de vie moyenne. Les coûts directs et indirects en
Europe ont été estimés par l’OMS entre 97,7 et 130,3 milliards d’euros
en 2000, ce qui représente entre 1,04 % et 1,39 % du produit intérieur
brut (PIB) de l’Union européenne

.
30. Dans les pays d’Europe centrale et orientale, on meurt de
toutes les maladies chroniques à des âges beaucoup plus jeunes qu’en
Europe occidentale. En Hongrie, le coût du tabagisme s’élevait à
3,2 % du PIB en 1998, tandis qu’en Finlande et en France il était
estimé entre 1,1 % et 1,3 % du PIB. En Suède, le coût global des
soins de santé et de la perte de productivité due au tabagisme s’élevait
à 26 milliards de couronnes suédoises en 2001, un chiffre comparable
à la contribution nationale à l’aide internationale (21 milliards)
ou au fonctionnement du système judiciaire (23 milliards)

.
31. En outre, les conséquences économiques des maladies non transmissibles
sont supérieures au coût direct des services de santé. En Suède,
il a été estimé que plus de 90 % des dépenses liées aux affections musculo-squelettiques
étaient de nature indirecte (congés de maladie: 31,5 %; retraite
anticipée: 59 %). Les décès prématurés de chefs de famille et de
travailleurs qualifiés ont des effets non seulement sur les revenus des
ménages, mais également sur l’économie nationale. Selon les estimations,
les maladies non transmissibles ont réduit de 1 % le PIB de la Fédération
de Russie en 2005

.
32. L’OMS demande aux Etats de prendre des mesures et de mettre
en œuvre des programmes d’action collective destinés au grand public,
pour la diminution du sel dans les aliments transformés, la réduction
de la quantité de matières grasses dans l’alimentation, la promotion
de l’exercice physique et la consommation de fruits et légumes,
ou encore la lutte contre le tabagisme. Il s’agit là des interventions
reconnues comme étant les plus efficaces pour lutter contre les
maladies cardio-vasculaires.
33. Le premier effet de la prévention est d’assurer à l’ensemble
de la population une meilleure qualité de vie en réduisant l’occurrence
ou la gravité des maladies, et en permettant aux individus de prendre
en main leur santé et leur bien-être. Outre ces avantages intangibles,
la prévention a également d’importants effets financiers, car elle
permet à la sécurité sociale de réaliser des économies en réduisant
la durée d’indisponibilité des travailleurs. Enfin, une politique
de prévention ciblée peut contribuer à des économies directes pour l’assurance-maladie
en évitant ou en réduisant le coût des traitements futurs.
34. Les autorités compétentes se trouvent confrontées à une demande
forte et sans cesse croissante d’augmenter la capacité des systèmes
de santé à répondre aux besoins des consommateurs et des patients, à
améliorer la qualité des soins et à corriger les disparités s’agissant
de l’état de santé et de l’accès aux soins. Le principe selon lequel
l’amélioration de l’état de santé général représente un atout de
plus pour la croissance économique et donc une source de revenus
supplémentaire est si bien établi qu’il n’est que rarement remis
en question. Toutefois, de l’avis de la rapporteuse, l’analyse de
la part du pouvoir dans ce que les politiques font gagner ou perdre
semble actuellement négligée.
4. Les freins à la mise en
œuvre d’une véritable politique de prévention
35. Les données disponibles montrent
que l’allocation de ressources va essentiellement et à grands frais aux
services curatifs et aux soins médicaux traditionnels, tandis que
la prévention primaire et la promotion de la santé sont négligées.
En moyenne, les pays de l’OCDE ont affecté à peine plus de 3 % de
leurs dépenses publiques de santé à un large éventail d’activités
telles que des programmes de vaccination et des campagnes de santé
publique sur l’abus d’alcool et de tabac. La grande disparité s’explique
dans une large mesure par la manière dont les campagnes de prévention
sont organisées au niveau national

.
Part des dépenses publiques allouées
à la santé publique et la prévention dans les pays de l’OCDE (2005)
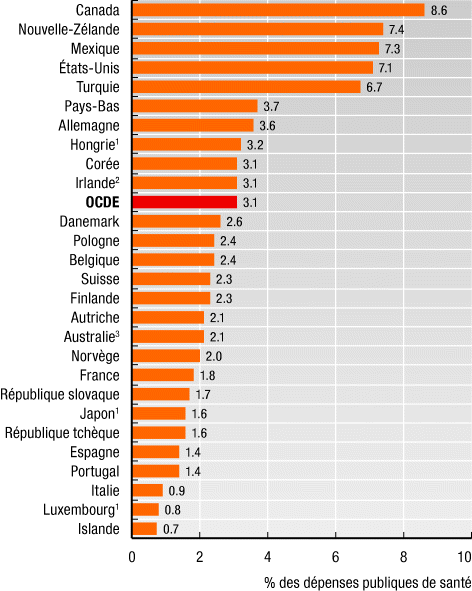
Source: Panorama de
la santé 2007, OCDE.
36. Il semble en outre que, par
rapport au budget consacré à la médecine curative, les efforts des
pouvoirs publics en matière de prévention des maladies et de promotion
de la santé soient minimaux. En effet, les dépenses publiques affectées
à la prévention des maladies dans la zone européenne représentaient
entre 0,1 % et 0,5 % du PIB. A titre comparatif, la République tchèque,
l’Islande, le Luxembourg et la Pologne y ont consacré 0,1 % de leur
PIB, contre 0,2 % pour la France, l’Autriche, le Danemark, la Norvège,
le Portugal, la République slovaque, l’Espagne, la Suède et la Suisse,
0,3 % pour l’Allemagne, 0,4 % pour la Finlande, la Belgique et les
Pays-Bas et 0,5 % pour la Hongrie

. Quelles sont les raisons d’un tel déséquilibre
entre les moyens financiers alloués à la prévention et ceux attribués
au traitement des maladies?
37. Il existe un certain nombre d’obstacles à la mise en œuvre
d’une vision globale et coordonnée de la prévention, véritable
continuum reposant sur la participation
de tous les acteurs concernés dans le domaine de la santé, de l’éducation
et de l’aide sociale et sur la nécessaire prise de conscience par
chacun de l’importance de son capital santé:
37.1. Une vision à court terme: les dépenses consacrées à la
prévention présentent un inconvénient pour les autorités compétentes,
résultant du fait que les effets des actions de prévention ne se
voient souvent qu’à long terme. Les autorités qui se lancent dans
un vaste programme de prévention risquent donc ne jamais voir les
bénéfices de leur politique (qui sont souvent récoltés par celles
qui leur succèdent).
37.2. Des moyens financiers et humains limités: la plupart des
systèmes de santé actuels visent à répondre à des problèmes graves,
aux besoins urgents des patients et à des questions pressantes.
Les soins de santé préventifs sont fondamentalement différents des
soins de santé pour des problèmes graves, et font très nettement
défaut dans le monde entier. Les budgets consacrés à la prévention
sont toujours difficiles à évaluer, mais sont, en tout état de cause,
modestes, de même que les moyens en personnel dédiés à la prévention,
qu’il s’agisse de ceux de la médecine scolaire, de la médecine du travail
ou de la médecine de santé publique. La formation des acteurs non
dédiés exclusivement à la prévention est par ailleurs souvent inadéquate.
37.3. La difficulté de l’adoption et du contrôle de l’application
de règles contraignantes: elle tient parfois à l’influence de puissants
lobbys et d’intérêts économiques qui ont pu empêcher l’adoption
de lois dans des secteurs tels que l’hygiène alimentaire, l’agriculture,
le transport, l’industrie, le tabac et l’alcool. Même lorsque ces
lois existent, elles sont souvent contournées et leur application
est quelquefois laissée au bon vouloir des parties concernées.
37.4. L’absence d’une réelle continuité dans les politiques
et de participation des pouvoirs locaux: la prévention consiste
trop souvent en de grandes campagnes médiatiques nationales sans
impact réel sur l’action au niveau local ou sur le terrain. L’insuffisance
de l’évaluation des actions menées empêche de poursuivre et de généraliser
certaines démarches innovantes.
37.5. La question du rôle des médias: l’information qu’ils délivrent
au grand public perturbe quelquefois la perception de certains risques
ou des véritables enjeux de la prévention. La forte interdépendance entre
les questions sur lesquelles se focalise l’opinion publique, les
décisions politiques et les allocations budgétaires entraîne souvent
une disproportion entre la gravité de certains risques et les sommes consacrées
à leur réduction

.
38. En dépit de ces obstacles, des tendances positives peuvent
être observées, et notamment l’attention accrue accordée aux stratégies
qui se concentrent sur les déterminants et les inégalités en matière
de santé et visent l’amélioration de la santé. De même, la santé
mentale gagne en importance, l’apparition de nouveaux partenaires
favorise l’intersectorialité, et de nouvelles formes d’organisation
et de financement, par exemple les fondations, sont expérimentées
dans plusieurs pays.
39. De manière générale, les actions de prévention sont encore
trop souvent basées sur une vision biomédicale de la santé. Or,
la prévention en matière de santé ne peut être réellement efficace
que si les conditions de vie offertes à la population lui évitent
d’être exposée à un certain nombre de risques et lui permettent
de recevoir les messages de prévention.
5. Une approche globale et
coordonnée de la prévention et de la promotion de la santé: quelques recommandations
d’action
40. Les spécificités d’un pays
doivent être prises en compte dans le choix de la politique appropriée.
Les études et les plans d’action nationaux, européens et internationaux
sur la prévention des maladies permettent de dégager un certain
nombre de pistes à explorer ou d’approches pouvant s’avérer utiles
pour l’amélioration des performances des systèmes de santé nationaux.
41. Un nombre croissant d’Etats élaborent actuellement des politiques
et des programmes qui s’attaquent aux causes profondes des problèmes
de santé et des inégalités en matière de santé, et répondent aux
besoins des populations touchées par la pauvreté et défavorisées
au plan social.
Cela a permis
de mieux comprendre que la santé est très influencée par le milieu
social et ce que l’on appelle les «déterminants sociaux de la santé»

.
Les
paragraphes suivants présentent un ensemble d’actions prioritaires,
de recommandations stratégiques et de difficultés auxquelles sont
confrontés les responsables politiques:
41.1. Promouvoir une meilleure coordination entre les différentes
politiques et une approche dite de «la santé dans toutes les politiques»:
une politique de prévention efficace et novatrice doit assurer un continuum stratégique pour tous
les âges de la vie, qui englobe les aspects préventif et curatif
et tient compte en particulier des différentes politiques. Les politiques
publiques peuvent favoriser un environnement social propice à la
santé. Les politiques dans des domaines aussi divers que l’intégration sociale,
l’éducation, la nutrition, l’agriculture, la production chimique,
l’industrie, la circulation routière, les transports, la consommation
d’alcool ou de tabac, ou autres qui ne relèvent pas à proprement
parler de la compétence des autorités de santé, doivent être adaptées
en conséquence. La réalisation d’études d’impact sur la santé lors
de la mise en place d’une politique publique, par exemple, pourrait faciliter
cette coordination sans compromettre l’équilibre budgétaire.
41.2. Coopérer activement avec l’OMS et le système mondial de
surveillance afin de stopper la propagation de maladies infectieuses:
la mondialisation entraîne une propagation rapide des nouvelles maladies
infectieuses, telles que le SRAS et le VIH/sida, ainsi que la réapparition
d’autres maladies, comme la tuberculose et la malaria. Le degré
de priorité accordé à la prévention du VIH est systématiquement
bien inférieur à ce qu’il devrait être dans bon nombre de ripostes
nationales

. L’on craint
de plus en plus une pandémie mondiale de grippe et l’état de préparation
est critique à tous les niveaux de l’administration de la santé,
notamment au niveau international.
41.3. Agir sur la prévention et la réduction des risques au
niveau environnemental (pollution, usage intensif d’antibiotiques
dans l’élevage, de pesticides dans l’agriculture, etc.): bon nombre
de mesures en faveur de l’hygiène environnementale sont économiques
par rapport aux interventions curatives plus conventionnelles du
secteur de la santé. Prenons l’exemple de la suppression progressive
de l’essence plombée. On estime que le retard mental dû à l’exposition
au plomb est en général près de 30 fois plus élevé dans les régions
où l’on utilise encore de l’essence plombée que dans celles où elle
n’est plus utilisée. L’Assemblée s’est récemment penchée sur cette
question dans sa Recommandation 1863 (2009) «Environnement et santé:
mieux prévenir les risques sanitaires liés à l’environnement», que
l’on consultera pour plus d’informations

.
41.4. Incorporer expressément les politiques de prévention dans
les stratégies de réduction de la pauvreté et les politiques socio-économiques
pertinentes: les inégalités en matière d’accès à la protection,
d’exposition aux risques et d’accès aux soins sont source d’inégalités
majeures en ce qui concerne la survenue et l’issue des maladies.
Ces problèmes touchent en général les mêmes personnes et leurs effets
sur la santé s’accumulent avec le temps. Ils incluent la modicité
du patrimoine familial, le manque d’instruction au cours de l’adolescence,
la précarité de l’emploi, l’impossibilité de renoncer à un emploi
dangereux ou sans avenir, les mauvaises conditions de logement,
les circonstances rendant difficile l’éducation des enfants et la
perception d’une pension de retraite insuffisante. Plus les gens
vivent longtemps dans des conditions économiques et sociales stressantes, plus
l’usure physiologique est grande et moins ils ont de chances de
vieillir en bonne santé. Pour rééquilibrer la situation, il faut
réduire les taux d’échec scolaire, l’insécurité et le chômage, améliorer l’habitat,
mettre en place des garanties de salaire minimum ainsi qu’une législation
en la matière, et assurer l’accès aux services.
41.5. Favoriser un bon départ dans la vie pour les familles
et les jeunes enfants: la recherche montre que les fondements de
la santé de l’adulte s’établissent dans la période prénatale et
la petite enfance. Une croissance insuffisante ou une carence affective
pendant cette période augmentent le risque d’une santé physique
déficiente et réduisent les capacités physiques, intellectuelles
et affectives au cours de la vie adulte. Un attachement affectif
déficient et le manque de stimulation peuvent limiter les capacités scolaires
et le niveau d’instruction, provoquer des problèmes de comportement
et entraîner un risque de marginalisation sociale à l’âge adulte.
L’adoption d’un mode de vie sain (alimentation équilibrée, exercice
physique, abstinence tabagique, etc.) est associée à l’exemple que
l’on a reçu de ses parents ou de ses pairs et à une bonne éducation.
Une croissance physique lente ou retardée lors de la petite enfance
entrave le développement et les fonctions cardio-vasculaire, respiratoire,
pancréatique et rénale, ce qui accroît le risque de maladie à l’âge
adulte. Il apparaît donc essentiel de renforcer les soins préventifs
avant la première grossesse et pour les mères et les nourrissons
dans des centres de soins pré- et postnatals, pédiatriques et scolaires,
et d’améliorer le niveau d’instruction des parents et des enfants.
41.6. L’éducation à la santé et l’acquisition des connaissances
de base en matière de santé doivent être une priorité des politiques
de santé publique: tous les individus, et en particulier les enfants,
ont le droit d’acquérir les connaissances et les compétences nécessaires
pour pouvoir adopter un mode de vie sain et éviter les pièges de
la société de consommation. Cet apprentissage devrait être intégré
aux programmes scolaires et exploiter toutes les possibilités qu’offrent
les nouvelles technologies, en mettant l’accent en particulier sur
le tabagisme, la toxicomanie, l’abus d’alcool, la nutrition, la
mobilité et la sécurité, le sport et l’éducation sexuelle. Il est
indispensable d’associer les jeunes à l’élaboration des mesures
visant à répondre à leurs besoins particuliers en matière d’éducation.
Le cadre de vie scolaire devrait également favoriser l’adoption
de comportements sains, par les conditions de travail, d’hygiène ou
d’alimentation offertes aux élèves. Des examens médicaux périodiques
devraient être effectués tout au long de la scolarité. Les programmes
d’immunisation devraient être largement accessibles, avec des pourcentages
élevés de couverture vaccinale. Les soins de santé doivent être
disponibles sans discrimination pour tous les enfants, y compris
les enfants de migrants irréguliers ou sans papiers.
41.7. Assurer un processus transparent et responsable de prise
de décisions pour l’ensemble des questions relatives à la réglementation
de l’alimentation, pour que tous puissent se procurer des aliments
nutritifs et frais à un prix abordable: les pénuries alimentaires
et une alimentation peu variée sont source de malnutrition et de
maladies carentielles. L’excès de nourriture, qui est aussi une
forme de malnutrition, contribue à l’apparition de maladies cardio-vasculaires,
du diabète, du cancer, de maladies dégénératives de l’œil, de l’obésité
et de caries dentaires. En matière d’alimentation, l’insuffisance
côtoie l’abondance. Le lien entre obésité infantile et pauvreté
est confirmé. La disponibilité et le coût des aliments nutritifs
et sains sont un enjeu majeur de santé publique. Il convient de promouvoir
les méthodes de production alimentaire et d’agriculture durables
qui préservent les ressources naturelles et l’environnement; il
reste également indispensable de développer une culture plus forte
de la nutrition-santé, afin d’améliorer les connaissances de la
population, et notamment des enfants, sur les aliments et la nutrition.
41.8. Prêter attention aux risques de stigmatisation: les campagnes
sur la nutrition et le poids de santé peuvent avoir des effets préjudiciables
non recherchés et ne devraient pas stigmatiser les personnes en surpoids,
au risque de les voir nier leur problème; elles doivent également
prêter attention aux personnes présentant un risque de développer
des troubles de l’image du corps et de l’alimentation, tels que
la boulimie et l’anorexie. Les efforts doivent porter sur l’identification
de possibilités de partenariat entre les secteurs des médias et
de la mode qui véhiculent une image positive du corps.
41.9. Encourager le secteur privé à s’engager davantage en faveur
des questions de santé: sensibiliser les industries impliquant des
risques potentiels à leurs responsabilités par la négociation; promouvoir
la responsabilité sociale d’entreprise; travailler avec les industries
agroalimentaire et publicitaire pour encourager la prise en compte
de données, faits et chiffres clés sur les maladies non transmissibles
et améliorer l’environnement nutritionnel, en particulier la production,
la fourniture et la commercialisation de denrées alimentaires; formuler
des recommandations en faveur de la réduction des taux de graisses
saturées et de sucre ajouté et de la commercialisation de versions
à taux de graisse réduit/faible et à taux de sucre réduit/faible/sans
sucre de certains produits alimentaires; il conviendrait également
d’étudier les règles de marketing et de publicité, ainsi que celles
concernant l’image du corps, et d’interdire la publicité pour des
produits nocifs pour la santé.
41.10. Renforcer la coordination entre soins et prévention en
s’assurant le soutien des professionnels de santé: intégrer l’éducation
à la santé en tant qu’élément fondamental de la formation médicale
initiale et continue, et notamment l’éducation à la nutrition, à
la santé et aux droits humains; inclure la connaissance de la santé
en tant qu’indicateur clé d’une prise en charge hospitalière de
qualité. Cela englobe un intérêt soutenu pour les déterminants de
la santé et une diminution du recours systématique et abusif aux
médicaments, qui peut être coûteux, inutile et/ou nuisible, voire
dangereux.
41.11. Promouvoir un dépistage universel des facteurs de risque
à des âges clés de la vie ou dans des situations spécifiques: faciliter
les consultations familiales pour la prévention de certains risques génétiques
ou environnementaux; appliquer des approches rentables pour la prévention
des maladies bucco-dentaires et le dépistage précoce des cancers
du sein et du col de l’utérus, du diabète, de l’hypertension et
d’autres facteurs de risque cardio-vasculaire. Les examens et tests
de dépistage sont malheureusement toujours réalisés de façon inégale
et tendent à être limités aux régions les plus riches: un programme
universel d’évaluation et de gestion des risques permettrait d’augmenter
le recours à des interventions préventives et offrirait une chance
réelle de réduire les inégalités en matière de santé.
41.12. S’intéresser au contexte social au sens large, qui influe
sur la consommation d’alcool, de drogues et de tabac: la dépendance
est étroitement associée à des indicateurs de situation défavorisée
sur les plans économique et social; la disponibilité des produits
doit être réglementée par une politique des prix et d’octroi de
licences; il convient également d’informer le public des modes de
consommation moins néfastes, de recourir à l’éducation sanitaire
pour réduire le nombre de nouveaux jeunes consommateurs et d’offrir
des traitements efficaces aux personnes dépendantes. La réponse
qui consisterait à montrer du doigt le seul consommateur est clairement
inadéquate. Cela reviendrait à rejeter la responsabilité sur la
victime au lieu de s’attaquer aux circonstances sociales complexes
qui entraînent la consommation de drogues légales ou illégales.
Pour être efficace, une politique de lutte contre la dépendance
doit donc s’inscrire dans le cadre général de la politique économique
et sociale.
41.13. Adopter des mesures appropriées en faveur de l’autonomie
des personnes âgées: les politiques devraient permettre aux personnes
âgées de choisir librement leur mode de vie et de mener une existence
indépendante dans leur environnement habituel aussi longtemps qu’elles
le souhaitent et que cela est possible, moyennant les soins de santé
et les services que nécessiterait leur état. S’agissant du droit
des personnes âgées à des soins de santé adéquats, l’article 23
de la Charte sociale européenne demande la mise en place de programmes
et de services de santé (en particulier les soins infirmiers et
à domicile) spécifiquement axés sur les personnes âgées. Il devrait
également y avoir des programmes de santé mentale pour tout problème
psychologique rencontré par les personnes âgées, ainsi que des services
de soins palliatifs adéquats.
41.14. Accorder une attention particulière à la santé mentale
et psychique: cela englobe la promotion du bien-être, la prévention
des troubles mentaux, le traitement et la réadaptation des personnes atteintes
de ces troubles, et la promotion d’une culture de conciliation entre
vie professionnelle et vie familiale; il conviendrait également
d’élargir le champ des actions de prévention du suicide, notamment chez
les jeunes, en privilégiant une approche plus globale de la santé
mentale dans ses diverses composantes (biologique, psychologique
et sociale). Une politique nationale de santé mentale doit également
viser l’intégration sociale de groupes fortement marginalisés tels
que les réfugiés, les victimes de catastrophes, les exclus sociaux,
les handicapés mentaux, les personnes très âgées et infirmes, les
femmes et les enfants victimes de violence, ainsi que les très pauvres.
41.15. Formuler, mettre en œuvre et assurer le suivi périodique
d’une politique nationale cohérente sur l’hygiène et la sécurité
au travail, en consultation avec les organisations d’employeurs
et de travailleurs: mettre en place une infrastructure efficace
de protection de la santé sur le lieu de travail, soumise à une réglementation
prévoyant des inspections; promouvoir le droit à la santé au travail
et agir sur la prévention et la réduction des risques sur le lieu
de travail, qui est aussi, à bien des égards, un lieu propice à
la prévention et au dépistage précoce des maladies non transmissibles;
encourager l’accès au sport et à un mode de vie actif sur le lieu
de travail; prévoir des postes de travail sécurisés, sains et ergonomiques
pour réduire le poids des troubles musculo-squelettiques.
41.16. Développer des politiques des transports soucieuses de
la santé et des villes favorables aux piétons et aux cyclistes,
en coopération avec les pouvoirs locaux et régionaux: l’environnement immédiat
joue un rôle crucial dans la santé et le bien-être des individus;
l’amélioration des transports en commun passe par la diminution
des déplacements en voiture au profit du vélo ou de la marche; il conviendrait
également d’augmenter le soutien financier aux transports en commun
plutôt qu’à la construction de routes, d’introduire le principe
du «pollueur-payeur» en taxant la pollution causée par l’utilisation
des véhicules, de modifier l’aménagement du territoire, par exemple
par la conversion des routes en espaces verts, la multiplication
des couloirs d’autobus et des pistes cyclables, et la promotion du
commerce en centre-ville plutôt que des supermarchés en dehors des
villes.
41.17. 41.17. Favoriser la participation des organisations de
la société civile: les associations de malades et de consommateurs,
associations de solidarité agréées, et les organisations non gouvernementales
et intergouvernementales peuvent contribuer à diffuser l’information
et sensibiliser l’opinion. En outre, la participation des patients,
consommateurs et citoyens aux décisions concernant leur santé est
l’un des principes fondamentaux d’une politique de santé publique
moderne, qui encourage la coopération, la négociation et la résolution
des problèmes.
41.18. Mettre en place des systèmes d’évaluation des politiques
de prévention: il est indispensable de mesurer l’évolution de la
situation et les résultats obtenus pour assurer une surveillance
fiable des mesures prises et de leurs effets, sur la base d’indicateurs
développés par chaque pays; il conviendrait de promouvoir la collecte
de données et d’informations standardisées et d’encourager l’uniformisation des
indicateurs utilisés pour l’évaluation de ces politiques

.
6. Conclusions
42. La prévention est avant tout
une manière d’agir, une question d’état d’esprit autant que de moyens. L’Etat
peut, par certaines mesures, contribuer à faire évoluer les mentalités,
à créer un contexte social, économique et environnemental favorable
à la santé, et à poser les jalons d’une culture de prévention et
de promotion de la santé.
43. La médecine de demain devrait permettre de regarder les choses
sous un nouvel angle et de révéler les causes véritables de la maladie.
Dans la plupart des cas, celle-ci trouve son origine dans la malnutrition,
la pollution, le stress, le pessimisme, l’addiction et le manque
d’exercice, la principale cause étant l’ignorance. A l’origine,
le mot «docteur» signifiait «enseignant» ou «homme instruit»: c’est
peut-être là le principal rôle d’un professionnel de santé.
44. Dans le Plan d’action de Varsovie de 2005, les Etats membres
du Conseil de l’Europe sont convenus que la protection de la santé
en tant que droit social est une condition essentielle de la cohésion
sociale et de la stabilité économique. Ils se sont montrés favorables
à la mise en œuvre d’une approche stratégique intégrée en matière
de santé et d’activités liées à la santé. L’aide sociale est un
déterminant de la santé fondamental. Le principal critère pour apprécier
le succès de la réforme des systèmes de santé demeure l’accès effectif
aux services de santé, y compris la prévention et la promotion de
la santé, pour tous et sans discrimination, en tant que droit fondamental
de l’individu.
45. De l’avis de la rapporteuse, le secteur de la santé, qui se
caractérise notamment par de puissants lobbys pharmaceutiques et
qui subit de ce fait les lois du marché, ne remet que rarement en
question le rapport coût-bénéfice de techniques de pointe toujours
plus coûteuses. Il souffre également de la faible place laissée
aux organisations de patients, aux ONG et aux professionnels de
la santé, qui pourraient apporter une contribution précieuse en
matière de prévention en termes de ressources et de capital humain.
46. Les données internationales indiquent qu’il est possible d’améliorer
le rapport coût/efficacité des systèmes de soins

.
Il ne suffit pas, toutefois, de réduire les coûts: il faut également
dépenser autrement et penser la politique de la santé de façon globale,
en intégrant dans les réformes à entreprendre une dimension éthique,
sociale et des droits humains.
47. En conclusion, il semble justifié de préconiser une action
concertée et concrète dans le domaine de la prévention dans les
Etats membres du Conseil de l’Europe, visant à consacrer au minimum
0,5 % du PIB aux politiques de prévention en matière de santé.
48. Il serait également souhaitable de renforcer la coopération
entre l’OMS et le Conseil de l’Europe sur les questions de santé,
ce dernier offrant une plate-forme parlementaire et de la société
civile dans une Europe élargie.


![]() d’horizons
différents ont mis leur expérience en commun dans le domaine de
la prévention en matière de santé. Voilà leurs constatations et
leurs propositions:
d’horizons
différents ont mis leur expérience en commun dans le domaine de
la prévention en matière de santé. Voilà leurs constatations et
leurs propositions: